Um novo tratamento para hipertensão, doença silenciosa que afeta cerca de 30 milhões de brasileiros, promete mais eficácia e menos efeitos colaterais. Baseada na descoberta do potencial terapêutico de um peptídeo que desencadeia um mecanismo capaz de reduzir a pressão arterial, a terapia foi um dos destaques do 17º Encontro Anual da Sociedade Brasileira de Hipertensão (SBH).
O encontro foi realizado junto com o 18º Simpósio Científico da Sociedade Interamericana de Hipertensão (IASH, na sigla em inglês), que reuniu mais de dois mil pesquisadores, profissionais de saúde e estudantes na semana passada em Belo Horizonte. A pesquisa foi desenvolvida no Laboratório de Hipertensão Arterial da Universidade Federal de Minas Gerais (UFMG).
O medicamento resulta de pesquisa iniciada há 22 anos por Robson Souza dos Santos, pesquisador na área de fisiologia cardiovascular e coordenador do Instituto Nacional de Ciência e Tecnologia de Nanobiofarmacêutica, com sede na UFMG. Durante seu pós-doutorado na Cleveland Clinic Foundation, em Ohio, Estados Unidos, na década de 1980, ele identificou o receptor de angiotensina 1-7, substância que atua no sistema renina-angiotensina, responsável pela contração e relaxamento das artérias.
“Era uma pesquisa básica que se tornou aplicada”, conta Santos, explicando que a questão que pautou seus experimentos, então, foi verificar se a administração de inibidores da enzima conversora da angiotensina teria influência no funcionamento do sistema nervoso central.
Em testes com ratos foi possível observar que, nos animais normais, a substância, que produz vasodilatação, altera pouco ou nada a pressão arterial. Já em ratos hipertensos, ela protege o coração e reduz a pressão. Essa é a principal diferença do novo composto em relação aos demais medicamentos existentes para tratar a hipertensão. Enquanto estes atuam por meio do bloqueio do eixo que aumenta a pressão arterial, o medicamento desenvolvido na UFMG age sobre o eixo que diminui a pressão.
Além disso, segundo o pesquisador, a droga possibilita a redução das lesões em órgãos-alvo dos pacientes hipertensos, como coração, rim e cérebro, e produz menos efeitos colaterais, uma vez que se trata de um peptídeo endógeno, isto é, que já existe em nosso organismo.
Sem injeção
O pulo do gato, porém, na avaliação de Santos, foi a descoberta da possibilidade de administração oral do peptídeo. “Até agora era administrado apenas por via venosa”, conta o pesquisador. A transformação do peptídeo em comprimidos foi possível graças a recursos da nanotecnologia, obtidos a partir da colaboração de pesquisadores de outras áreas, como Rubén Dario Sinisterra, do Departamento de Química do Instituto de Ciências Exatas da UFMG.
Sinisterra conseguiu encapsular a angiotensina 1-7 em ciclodextrina, molécula de glicose de dimensões nanométricas. Com isso, a formulação consegue passar intacta pelo estômago e pelo intestino delgado, com sistema de liberação controlada, o que a torna mais eficaz.
Nos testes em ratos com enfarto do miocárdio, a droga ministrada por via oral foi capaz de reduzir aproximadamente 50% da área de lesão derivada da obstrução da coronária. Foi verificado ainda um efeito antidiabetogênico provocado pela queda de pressão.
Os estudos clínicos com pacientes humanos já começaram com a administração do medicamento pela via endovenosa e agora serão iniciados os testes com o comprimido. Santos calcula que, se os testes forem bem sucedidos, a droga poderá chegar ao público dentro de dois a três anos.
Ele observa, ainda, que a pesquisa com a angiotensina 1-7 poderá levar ao desenvolvimento de outros fármacos para diversas disfunções orgânicas. Uma das ideias, diz o pesquisador, é a criação, a partir da utilização da biotecnologia, de um iogurte anti-hipertensivo contendo a substância.
quinta-feira, 19 de maio de 2011
Polietilenoglicois
Abreviadamente designados por polietilenoglicois (PEG), constituem um grupo de excípientes hidrossolúveis, não voláteis, dotados de consistência adequada, quando em misturas criteriosamente escolhidas, e estáveis em presença de numerosos fármacos.
De uma maneira geral, são bem tolerados pela pele, e segundo TURSING e colaboradores
são totalmente atóxicos quando utilizados externamente. Do ponto de vista químico, obtêm-se por polimerização a partir do óxido de etileno, que se faz reagir com o glicol ordinário:
HOCH2 — CH2OH + n (H3CX~ZCH2) —— > HOCR, — (CH2OCH2)n — CH2OH
O
Podem apresentar-se como corpos sólidos ou líquidos mais ou menos viscosos, o que depende do grau de polimerização do radical oxietilénico. Efetivamente, à medida que cresce a polimerização e, portanto, o peso molecular, aumenta a viscosidade, o ponto de fusão e de solidificação e a densidade, diminuindo a higroscopia e a solubilidade nos dissolventes orgânicos e na água. De um modo geral, são solúveis na água, no álcool, na acetona e no clorofórmio e insolúveis no éter, nos óleos, nas gorduras e na
parafina.
Sào classificados por números que dão uma ideia aproximada do peso molecular e, assim, existem no comércio os seguintes polietilcnoglicóis mais importantes: 200, 300, 400 e 600 que são líquidos, o 1000 que tem a consistência da vaselina filante e o 1540, 4000 e 6000 que são sólidos, semelhantes às ceras. Em todos os casos os polietilenoglicóis não podem ser considerados como produtos puros, mas antes como misturas com nítida predominância de um dado polímero.
O composto conhecido por PEG 1500 trata-se de um caso particular de composição, pois é obtido por mistura, em partes iguais, de PEG 300 com PEG 1540. Desta circunstância deriva o fato do seu peso molecular constituir uma exceção à regra enunciada (P. M. 500-600), embora a sua viscosidade seja próxima da do polietilenoglicol 1000.
Nos Estados Unidos da América do Norte encontram-se comercializados, com o nome de Carbowax,, os polietilenoglicóis sólidos. Entre nós é hábito designar todos os polietilnoglicóis por macrogóis, nome também
adotado na Grã-Bretanha. Na Itália fabricam-nos com a designação de Idropostal e na França com a de ScuroL.
O polietilenoglicol 1500 apresenta um peso molecular compreendido entre 500 e 600 e tem uma consistência semelhante à da vaselina filante. Devido ao seu baixo peso molecular é mais solúvel na água e nos solventes apoiares do que o PEG 1000. Compreende- se, também, que a penetrabilidade cutânea do Carbowax 1500 seja maior do que a dos restantes polietilenoglicóis sólidos, uma vez que o seu coeficiente de partilha O/A é mais elevado.
Sendo compostos solúveis em água constituem excipientes facilmente laváveis que não mancham a roupa. Entre os seus inconvenientes salientamos a elevada higroscopia que exibem, a qual pode levar à remoção da água das camadas cutâneas mais profundas da pele dos doentes. Tal circunstância leva a restringir o seu uso em dermatoses, como o eczema, acne e psoríases, doenças em que, segundo BACH, estão contraindicados. Este inconveniente pode remediar-se associando-os à água (5 a 15 %) e à lanolina, como
recomenda BÜCHL.
As bases dermatológicas preparadas com os polietilenoglicóis têm, em regra, pH 6-7, fato que advoga o valor da sua tolerabilidade local. Em termos gerais, são pouco invadidos pêlos fungos e evitam as hidrólises de muitos fármacos. Entretanto, mostram-se incompatíveis com numerosas substâncias, que frequentemente reagem com eles pelas funções alcoólicas primárias. É o caso das penicilinas, da bacitracina e do clorofenicol, que são destruídos pêlos polietilenoglicóis. O fenol, resorcina, barbitúricos, taninos, ácido salicílico, iodo, crisarobina, pirocalequina, ácido undecilénico, sulfatiazole muitos outros compostos são incompatíveis com os polietilenoglicóis.
Associam-se, com frequência, a outros excipientes, designadamente agentes tensioactivos,
como o sulfato de laurilo e sódio.
Uma mistura de polietilenoglicóis muito utilizada (pomada de polietilenoglicóis) consiste na associação de 40-50 partes de PEG 4000 com 60-50 partes de PEG 400. A mistura citada, que está inscrita na U.S.P. e que foi proposta para a nossa Farmacopeia, apresenta uma consistência de vaselina filante e é altamente hidrossolúvel, não permitindo, por isso, a adição de elevadas quantidades de água. A fim de melhorar a retenção da água, sem liquefacção, ou mesmo criar condições de fixação de soluções etanólicas, tem-se proposto a adição de álcool cetílico:
PEG 4000 ........................................................ 47,5 g
PEG 400 .......................................................... 47,5 g
Álcool cetílico .................................................5g
Esta fórmula absorve 10 % de água c 5 % de álcool etílico. A junção de estearato de zinco, emulgente de A/O, permite melhorar as condições de fixação da agua. A seguinte preparação absorve até 22 g de água, mas a pomada obtida apresenta uma dureza demasiada:
PEG 4000 .......................................................... 45 g
PEG 400 ............................................................ 10 g
Esteararo de zinco ..............................................22g
MEYERS, NADKARNI e ZOPF propuseram, também, o emprego de Span 40, como emulgente A/O, nas misturas de polietilenoglicóis:
PEG 4000 .......................................................... 50 g
PEG 400 ............................................................ 40 g
Span 40 ..............................................................l g
A referida mistura fixa, perfeitamente, pelo menos 9 % de água. Recentemente, CHANDRANONDNAIWINIT e SOMMERS propuseram a associação de carboxipolimetilenos (Carbopol 934) às pomadas de polietilenoglicóis. A pomada é obtida por mistura de PEG 4000 (40 %} e PEG 400 (60 %) com 0,5 % de carhopol 934 não neutralizado, passando a reter cerca de 30 % de água. Segundo os autores, a capacidade de hidrofilia comparada entre a pomada de polietilenoglicóis (U.S.P.) e a mesma comendo 0,5 % de carbopol 934. Anotemos, como curioso, que estes autores cifram em 19,6% a capacidade de retenção de água pela pomada de polietilenoglicóis, valor que não está de acordo com a literatura anterior, que referia a taxa de 5% de hidrofilia.
De uma maneira geral, são bem tolerados pela pele, e segundo TURSING e colaboradores
são totalmente atóxicos quando utilizados externamente. Do ponto de vista químico, obtêm-se por polimerização a partir do óxido de etileno, que se faz reagir com o glicol ordinário:
HOCH2 — CH2OH + n (H3CX~ZCH2) —— > HOCR, — (CH2OCH2)n — CH2OH
O
Podem apresentar-se como corpos sólidos ou líquidos mais ou menos viscosos, o que depende do grau de polimerização do radical oxietilénico. Efetivamente, à medida que cresce a polimerização e, portanto, o peso molecular, aumenta a viscosidade, o ponto de fusão e de solidificação e a densidade, diminuindo a higroscopia e a solubilidade nos dissolventes orgânicos e na água. De um modo geral, são solúveis na água, no álcool, na acetona e no clorofórmio e insolúveis no éter, nos óleos, nas gorduras e na
parafina.
Sào classificados por números que dão uma ideia aproximada do peso molecular e, assim, existem no comércio os seguintes polietilcnoglicóis mais importantes: 200, 300, 400 e 600 que são líquidos, o 1000 que tem a consistência da vaselina filante e o 1540, 4000 e 6000 que são sólidos, semelhantes às ceras. Em todos os casos os polietilenoglicóis não podem ser considerados como produtos puros, mas antes como misturas com nítida predominância de um dado polímero.
O composto conhecido por PEG 1500 trata-se de um caso particular de composição, pois é obtido por mistura, em partes iguais, de PEG 300 com PEG 1540. Desta circunstância deriva o fato do seu peso molecular constituir uma exceção à regra enunciada (P. M. 500-600), embora a sua viscosidade seja próxima da do polietilenoglicol 1000.
Nos Estados Unidos da América do Norte encontram-se comercializados, com o nome de Carbowax,, os polietilenoglicóis sólidos. Entre nós é hábito designar todos os polietilnoglicóis por macrogóis, nome também
adotado na Grã-Bretanha. Na Itália fabricam-nos com a designação de Idropostal e na França com a de ScuroL.
O polietilenoglicol 1500 apresenta um peso molecular compreendido entre 500 e 600 e tem uma consistência semelhante à da vaselina filante. Devido ao seu baixo peso molecular é mais solúvel na água e nos solventes apoiares do que o PEG 1000. Compreende- se, também, que a penetrabilidade cutânea do Carbowax 1500 seja maior do que a dos restantes polietilenoglicóis sólidos, uma vez que o seu coeficiente de partilha O/A é mais elevado.
Sendo compostos solúveis em água constituem excipientes facilmente laváveis que não mancham a roupa. Entre os seus inconvenientes salientamos a elevada higroscopia que exibem, a qual pode levar à remoção da água das camadas cutâneas mais profundas da pele dos doentes. Tal circunstância leva a restringir o seu uso em dermatoses, como o eczema, acne e psoríases, doenças em que, segundo BACH, estão contraindicados. Este inconveniente pode remediar-se associando-os à água (5 a 15 %) e à lanolina, como
recomenda BÜCHL.
As bases dermatológicas preparadas com os polietilenoglicóis têm, em regra, pH 6-7, fato que advoga o valor da sua tolerabilidade local. Em termos gerais, são pouco invadidos pêlos fungos e evitam as hidrólises de muitos fármacos. Entretanto, mostram-se incompatíveis com numerosas substâncias, que frequentemente reagem com eles pelas funções alcoólicas primárias. É o caso das penicilinas, da bacitracina e do clorofenicol, que são destruídos pêlos polietilenoglicóis. O fenol, resorcina, barbitúricos, taninos, ácido salicílico, iodo, crisarobina, pirocalequina, ácido undecilénico, sulfatiazole muitos outros compostos são incompatíveis com os polietilenoglicóis.
Associam-se, com frequência, a outros excipientes, designadamente agentes tensioactivos,
como o sulfato de laurilo e sódio.
Uma mistura de polietilenoglicóis muito utilizada (pomada de polietilenoglicóis) consiste na associação de 40-50 partes de PEG 4000 com 60-50 partes de PEG 400. A mistura citada, que está inscrita na U.S.P. e que foi proposta para a nossa Farmacopeia, apresenta uma consistência de vaselina filante e é altamente hidrossolúvel, não permitindo, por isso, a adição de elevadas quantidades de água. A fim de melhorar a retenção da água, sem liquefacção, ou mesmo criar condições de fixação de soluções etanólicas, tem-se proposto a adição de álcool cetílico:
PEG 4000 ........................................................ 47,5 g
PEG 400 .......................................................... 47,5 g
Álcool cetílico .................................................5g
Esta fórmula absorve 10 % de água c 5 % de álcool etílico. A junção de estearato de zinco, emulgente de A/O, permite melhorar as condições de fixação da agua. A seguinte preparação absorve até 22 g de água, mas a pomada obtida apresenta uma dureza demasiada:
PEG 4000 .......................................................... 45 g
PEG 400 ............................................................ 10 g
Esteararo de zinco ..............................................22g
MEYERS, NADKARNI e ZOPF propuseram, também, o emprego de Span 40, como emulgente A/O, nas misturas de polietilenoglicóis:
PEG 4000 .......................................................... 50 g
PEG 400 ............................................................ 40 g
Span 40 ..............................................................l g
A referida mistura fixa, perfeitamente, pelo menos 9 % de água. Recentemente, CHANDRANONDNAIWINIT e SOMMERS propuseram a associação de carboxipolimetilenos (Carbopol 934) às pomadas de polietilenoglicóis. A pomada é obtida por mistura de PEG 4000 (40 %} e PEG 400 (60 %) com 0,5 % de carhopol 934 não neutralizado, passando a reter cerca de 30 % de água. Segundo os autores, a capacidade de hidrofilia comparada entre a pomada de polietilenoglicóis (U.S.P.) e a mesma comendo 0,5 % de carbopol 934. Anotemos, como curioso, que estes autores cifram em 19,6% a capacidade de retenção de água pela pomada de polietilenoglicóis, valor que não está de acordo com a literatura anterior, que referia a taxa de 5% de hidrofilia.
terça-feira, 17 de maio de 2011
Esporotricose
Doença subaguda ou crônica do homem e animais.
Agente etiológico: Sporothrix schenckii
É um fungo dimórfico que causa a micose subcutânea mais comum do Brasil.
A contaminação ocorre por traumatismo do fungo geofílico.
Manifestações clínicas:
Cutâneo linfática
Cutânea localizada
Cutânea disseminada
Extra cutânea - pulmonar e óssea.
A esporotricose cutâneo linfatica começa com cancro esporotricóide, lesão trajeto ascendente, formando nódulos indolores, podendo amolecer e ulcerar. Comum nos membros em adultos, e em crianças é comum na face.
Diagnóstico
Exame direto: amostra clínica feita a partir da raspagem ou punção, biopsia da pele ou orgãos pronfundos; raramente encontrado.
Cultura: crescimento de 3 a 5 dias, colônia enrugada com bordos enegrecidos(melanina), ramificadas e septadas, conídios em cachos terminais. A 37ºC a levedura é amarelada.
Agente etiológico: Sporothrix schenckii
É um fungo dimórfico que causa a micose subcutânea mais comum do Brasil.
A contaminação ocorre por traumatismo do fungo geofílico.
Manifestações clínicas:
Cutâneo linfática
Cutânea localizada
Cutânea disseminada
Extra cutânea - pulmonar e óssea.
A esporotricose cutâneo linfatica começa com cancro esporotricóide, lesão trajeto ascendente, formando nódulos indolores, podendo amolecer e ulcerar. Comum nos membros em adultos, e em crianças é comum na face.
Diagnóstico
Exame direto: amostra clínica feita a partir da raspagem ou punção, biopsia da pele ou orgãos pronfundos; raramente encontrado.
Cultura: crescimento de 3 a 5 dias, colônia enrugada com bordos enegrecidos(melanina), ramificadas e septadas, conídios em cachos terminais. A 37ºC a levedura é amarelada.
Tratamento
A esporotricose que afecta a pele costuma espalhar-se muito lentamente e raramente é mortal. A infecção cutânea é tratada com itraconazol por via oral. Outra alternativa é prescrever iodeto de potássio, mas não é tão eficaz e causa efeitos colaterais na maioria dos doentes, tais como erupção cutânea, congestão nasal e inflamação dos olhos, boca e garganta. Se a infecção se propagar por todo o organismo e puser em perigo a vida da pessoa, administra-se anfotericina B endovenosa; no entanto, segundo os resultados obtidos em grande número de casos, o itraconazol oral revela-se de eficácia igual ou mesmo superior.
segunda-feira, 16 de maio de 2011
Dermatofitoses
Dermatofitoses ou tinhas são micoses causadas por um grupo de fungos conhecidos como dermatófitos.
Suas espécies distribuem-se em três gêneros: Epidermophyton, Microsporum e Trichophyton. O gênero Epidermopphyton apresenta uma única espécie de importância: E. floccosum. O gênero Microsporum compreende espécies como Microsporum canis, M. gypseum, M. audouinii, M. cookei e M. nanum.
O gênero Trichophyton tem como espécies mais importantes Trichophyton rubrum, T. mentagrophytes,T. tonsurans, T. schoenleinii, T. violaceum e T. verrucosum.
Suas espécies distribuem-se em três gêneros: Epidermophyton, Microsporum e Trichophyton. O gênero Epidermopphyton apresenta uma única espécie de importância: E. floccosum. O gênero Microsporum compreende espécies como Microsporum canis, M. gypseum, M. audouinii, M. cookei e M. nanum.
O gênero Trichophyton tem como espécies mais importantes Trichophyton rubrum, T. mentagrophytes,T. tonsurans, T. schoenleinii, T. violaceum e T. verrucosum.
As manifestações clínicas decorrentes das dermatofitoses resultam tanto da colonização e multiplicação dos dermatófitos na camada córnea da pele, quanto pela conseqüente reação dos hospedeiros. Tradicionalmente, as dermatofitoses são classificadas clinicamente de acordo com as localizações anatômicas afetadas por estes fungos. A denominação de cada tipo de dermatofitose é feita adicionando-se um nome latino que designa o local do corpo afetado à palavra tinea.
Infectam os tecidos superficiais constituídos por células mortas e queratinizadas, como as da pele, pêlos (incluindo cabelo) e unhas, mas não afectam os tecidos vivos.
Há três géneros relacionados de dermatófitos:
- Trichophyton: as espécies mais importantes são T. tonsurans, T. mentagrophytes, T. rubrum e T. shoenleinii.
- Microsporum: as espécies mais frequentes são M. audouinii, M. canis, M. gypseum.
- Epidermophyton: E. floccosum.
Epidemiologia
É endêmica em todo o mundo. Alguns, como o M.gypseum são geofílicos, ou seja existem no solo e infectam por contacto continuado com o mesmo. Outros infectam principalmente animais, como o M. canis, podendo contaminar também pessoas.
Diagnóstico laboratorial das dermatofitoses
No diagnóstico laboratorial das dermatofitoses, como em outras micoses, a colheita do material clínico
assim como a sua conservação e transporte devem ser realizados de forma adequada já que influenciarão
muito no resultado final do exame laboratorial.
É importante assegurar-se que o paciente não esteja fazendo uso de medicação antifúngica no momento da colheita. Caso isto ocorra, é necessário que haja a suspensão do uso do mesmo por pelo menos duas semana antes da colheita do material. É importante também se levar em consideração a quantidade de material a ser colhido. Deve-se procurar colher uma quantidade de material que seja suficiente para a realização de pelo menos dois exames laboratoriais. Entretanto, em algumas situações, em razão
da pouca descamação observada na lesão, não é possível colher grande quantidade de material.
Quando da realização da colheita do material biológico deve-se respeitar a questão do crescimento radial do fungo na lesão. Assim, deve-se evitar colher material em áreas lesionadas mais antigas como o centro das lesões na pele e a região distal das unhas infectadas, pois o fungo geralmente apresenta-se em menor quantidade ou com pouca viabilidade nestes locais.
Os cabelos devem ser coletados junto com a raiz, já que o fungo está presente próximo a estas áreas.
Já lesões de pele devem ser raspadas na região intermediária entre a parte lesionada e a parte sã, partindo-
se da região próxima ao centro em direção à periferia da lesão. Quando não for possível evidenciar esta diferenciação, deve raspar áreas representativas das lesões.
O teto de bolhas e vesículas pode ser cortado com tesoura e coletado evitando-se, entretanto, o líquido
contido nas mesmas, pois geralmente apresenta poucos elementos fúngicos. Já o material de lesões
supuradas deve ser colhido com “swab” em virtude da dificuldade de se realizar raspagens neste tipo
de lesão.
As unhas devem ser preferencialmente raspadas na sua área distrófica ou descorada até quase atingir
o leito ungueal. O material queratinizado que se acumule embaixo da unha também deve ser coletado.
Como o material biológico colhido das lesões por dermatofitoses geralmente compõe-se de material sólido,
o mesmo deve ser transportado em recipientes secos como placas de Petri pequenas ou mesmo em
envelopes de papel resistentes. Caso não seja possível realizar o exame laboratorial logo após a coleta, o
mesmo pode ser mantido em ambiente seco e ao abrigo da luz por pelo menos uma semana.
Exame microscópico direto
No exame microscópico direto o material colhido deve ser tratado com clarificantes, como o hidróxido de potássio (potassa) em uma concentração de 10-30%, para que as estruturas fúngicas presentes possam ser adequadamente visualizadas ao microscópio.
Os dermatófitos em geral apresentam morfologia semelhante entre si ao exame microscópico direto.
Em pele e unhas o aspecto mais observado é o da presença de filamentos micelianos septados de tamanho variável e que podem estar ramificados. É possível observar a presença de artroconídeos nos quais
os filamentos micelianos separam-se fisicamente em nível dos septos e posteriormente os mesmos arredondam-se formando cadeias semelhantes a um colar de contas. Entretanto, deve-se ter grande cuidado na leitura microscópica, procurando-se esquadrinhar todas as áreas da lâmina contendo o material clarificado, já que resultados falso-negativos são comuns em amostras de material contendo poucos elementos fúngicos.
Nos cabelos os dermatófitos apresentam-se como estruturas arredondadas (artroconídeos) e mais raramente
filamentos micelianos, podendo estar tanto localizadas fora do cabelo, sendo chamadas de parasitismo por ectothrix, como dentro dos pelos, sendo chamados de parasitismo por endothrix. Entre as espécies cuja invasão ao cabelo produz o tipo ectothrix de parasitismo, podemos citar o M. canis, M. gypseum e T. mentagrophytes. Já aquelas associadas ao tipo endothrix estão T. tonsurans e T. violaceum, entre outros.
Os resultados devem ser expressos de maneira a se fazer uma descrição morfológica clara e concisa das estruturas fúngicas observadas à microscopia.
Piedra preta
Micose superficial extrita - extrato córneo.
Agente etiológico - Piedraia hortae
A Piedra preta não tem predileção;
O solo contaminado é o foco primário;
Preferencialmente o couro cabeludo.
Diagnóstico laboratorial
Examen direto: Estruturas acastanhadas aderidas ao pêlo; associadas com hifas septadas e artroconídeos.
Cultura: colônia castanho-escura, textura veludosa;
Hifas demáceas, septadas, clamidoconídeos, ascos.
O tratamento da Piedra negra e da Piedra branca é a tricotomia.
Piedra branca
É uma micose superficial estrita, praticamente apenas no extrato córneo.
É infecção fúngica, crônica, superficial, assintomática da haste do pêlo, formando nódulos moles de coloração que varia do branco ao castanho claro, irregulares, facilmente removíveis que acometem os
pêlos pubianos, axilares ou da barba, podendo mais raramente acometer o couro cabeludo.
Localizam-se principalmente na porção distal da haste.
O córtex e a medula dos pêlos não são invadidos. É causada pelo Trichosporon beigelii do tipo leveduriforme, tem distribuição universal com predileção por regiões temperadas e tropicais. Ambos os
sexos são acometidos igualmente.
No Brasil é mais freqüente no Norte. O meio de transmissão permanece desconhecido. Fatores como falta de higiene ou baixo padrão sócio econômico não estão relacionados à doença.
Diagnóstico
Diagnóstico laboratorial
Pelos observados com lupa;
Não confundir com larvas de Phitirius pubis;
Exame direto dos nódulos: hifas hialinas, artroconídeos e poucos blastoconídeos.
Diagnóstico laboratorial
Cultura: Colônia cerebriforme, creme/branca ( pode ser vistos corinobactérias ).
O diagnóstico se confirma pela presença de delicados blastoconídios e artroconídios em torno às hastes pilosas. Em meio de Sabouraud, desenvolvem-se colônias leveduriformes brancas, inicialmente lisas, depois cerebriformes. Microscopicamente mostram pseudomicélio, micélio verdadeiro, artroconídios e blastoconídios.
Na piedra branca genital, admite-se haver infecção sinérgica com bactérias corineformes.
É infecção fúngica, crônica, superficial, assintomática da haste do pêlo, formando nódulos moles de coloração que varia do branco ao castanho claro, irregulares, facilmente removíveis que acometem os
pêlos pubianos, axilares ou da barba, podendo mais raramente acometer o couro cabeludo.
Localizam-se principalmente na porção distal da haste.
O córtex e a medula dos pêlos não são invadidos. É causada pelo Trichosporon beigelii do tipo leveduriforme, tem distribuição universal com predileção por regiões temperadas e tropicais. Ambos os
sexos são acometidos igualmente.
No Brasil é mais freqüente no Norte. O meio de transmissão permanece desconhecido. Fatores como falta de higiene ou baixo padrão sócio econômico não estão relacionados à doença.
Diagnóstico
Diagnóstico laboratorial
Pelos observados com lupa;
Não confundir com larvas de Phitirius pubis;
Exame direto dos nódulos: hifas hialinas, artroconídeos e poucos blastoconídeos.
Diagnóstico laboratorial
Cultura: Colônia cerebriforme, creme/branca ( pode ser vistos corinobactérias ).
O diagnóstico se confirma pela presença de delicados blastoconídios e artroconídios em torno às hastes pilosas. Em meio de Sabouraud, desenvolvem-se colônias leveduriformes brancas, inicialmente lisas, depois cerebriformes. Microscopicamente mostram pseudomicélio, micélio verdadeiro, artroconídios e blastoconídios.
Na piedra branca genital, admite-se haver infecção sinérgica com bactérias corineformes.
sábado, 14 de maio de 2011
Tinea Nigra
Características: Uma infecção fúngica superficial da pele caracterizada por máculas marrom a preta, que ocorrem geralmente sobre os aspectos palmar das mãos e, ocasionalmente, plantar e outras superfícies da pele. É de distribuição mundial, mas é mais comum em regiões tropicais da América Central e do Sul, África, Sudeste Asiático e na Austrália. O agente etiológico é Hortaea (Phaeoannellomyces) werneckii um fungo saprófita comum Acredita-se que ocorrem no solo, composto, húmus e madeira em regiões úmidas tropicais e sub-tropicais.
Manifestações clínicas:
As lesões cutâneas são caracterizadas por máculas marrom a preta, que ocorrem geralmente sobre os aspectos palmar das mãos e, ocasionalmente, a plantar e outras superfícies da pele. As lesões não são inflamatórias, não apresentam descamação e de bordos bem definidos. Disseminação familiar da infecção também foi relatada.
Patogenicidade:
Invasão dos propágulos da areia no mar na pele glabra, no qual pessoas com hiperidrose estão maus susceptíveis.
Agente Etiológico
Phaeoannelomyces werneckii
Hortae werneckii
Cladosporuim werneckii
Exophiala werneckii
Esse fungo cresce em temperaturas elevadas, restos de vegetais, esgoto e no próprio solo.
Fungo filamentoso demáceo;
Hifas demáceas, septadas e ramificadas;
Levedura fusiforme, septada;
Habita ambientes com altos níveis de cloreto de sódio.
Diagnóstico Laboratorial
Exame direto com KOH - presença de hifas escuras curtas, ramificadas e septadas.
Cultura: mycosel
Diagnóstico diferencial - Melanoma
-> Diferenças
1- Lesões elevadas;
2- Cor vermelha na lesão;
3- Lesão na palma da mão é pouco comum.
Manifestações clínicas:
As lesões cutâneas são caracterizadas por máculas marrom a preta, que ocorrem geralmente sobre os aspectos palmar das mãos e, ocasionalmente, a plantar e outras superfícies da pele. As lesões não são inflamatórias, não apresentam descamação e de bordos bem definidos. Disseminação familiar da infecção também foi relatada.
Patogenicidade:
Invasão dos propágulos da areia no mar na pele glabra, no qual pessoas com hiperidrose estão maus susceptíveis.
Agente Etiológico
Phaeoannelomyces werneckii
Hortae werneckii
Cladosporuim werneckii
Exophiala werneckii
Esse fungo cresce em temperaturas elevadas, restos de vegetais, esgoto e no próprio solo.
Fungo filamentoso demáceo;
Hifas demáceas, septadas e ramificadas;
Levedura fusiforme, septada;
Habita ambientes com altos níveis de cloreto de sódio.
Diagnóstico Laboratorial
Exame direto com KOH - presença de hifas escuras curtas, ramificadas e septadas.
Cultura: mycosel
Diagnóstico diferencial - Melanoma
-> Diferenças
1- Lesões elevadas;
2- Cor vermelha na lesão;
3- Lesão na palma da mão é pouco comum.
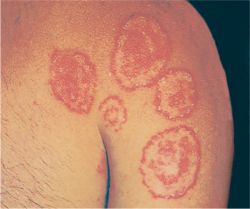
Pitiríase versicolor e Doenças por Malassezia spp. ( pano branco )
A Pitiríase
versicolor é uma micose, mas ao contrário do que se pensa, não é adquirida na
praia ou piscina.
O fungo
causador da doença habita a pele de todas as pessoas e, em algumas delas, é
capaz de se desenvolver provocando as manchas. Muitas vezes, a doença é percebida poucos dias após a
exposição da pele ao sol, porque nas áreas da pele afetadas pela micose, não se produz melanina como as outras partes não acometidas. Com o bronzeamento da pele ao redor, ficam perceptíveis as
áreas mais claras onde está a doença e a pessoa acha que pegou a micose na
praia ou piscina.
A pitiríase versicolor, também conhecida como tínia versicolor, é uma micose superficial benigna e crônica. As lesões são constituídas por placas hipo ou hiperpigmentadas, escamosas e de bordas delimitadas, que podem confluir cobrindo extensas partes do corpo; pápulas perifoliculares podem ser observadas mais raramente.
A pitiríase versicolor, também conhecida como tínia versicolor, é uma micose superficial benigna e crônica. As lesões são constituídas por placas hipo ou hiperpigmentadas, escamosas e de bordas delimitadas, que podem confluir cobrindo extensas partes do corpo; pápulas perifoliculares podem ser observadas mais raramente.
Manifestações clínicas
As áreas de pele mais oleosa, como a face, couro cabeludo,
pescoço e a porção superior do tronco são as mais frequentemente atingidas.
A doença se manifesta formando manchas claras, acastanhadas ou avermelhadas que se iniciam pequenas e podem se unir formando manchas maiores.
A doença se manifesta formando manchas claras, acastanhadas ou avermelhadas que se iniciam pequenas e podem se unir formando manchas maiores.
As lesões são recobertas por fina descamação que, às vezes,
só é percebida quando se estica a pele. Geralmente, a Pitiríase versicolor é
assintomática, mas alguns pacientes podem apresentar coceira.
Então, a Pitiríase Vesicolor é uma micose benigna e crônica;
Então, a Pitiríase Vesicolor é uma micose benigna e crônica;
Hipo ou hiperpigmentadas;
Descamativas ou não;
Com prurido ou não;
Bordas delimitadas;
Pitirospóricas ou em placas.
Agente etiológico: Malassezia
spp.
Espécies: M. furfur; M. globosa; M. obtusa; M. sympodialis; M.
dermartis; M. slooffiae.
Malassezia spp.
É uma levedura da microbiota normal, lipodependente e
polimórfica.
Células leveduriformes, globosas ou ovais agrupadas e
filamentos curtos, septados e irregulares.
Epidemiologia:
Frequente em países tropicais, de distribuição homogênea
entre os dois gêneros e acomete adultos jovens.
Doenças associadas a Malassezia
spp.
Dermatite Soberréica, caspa, foliculite, onincomicose e
innfecção sistêmica.
Patogenia
A Malassezia produz ácido azelaico, que tem
atividade antitirosinase e interfere na melanogênese, causando hipocromia.
Fatores predisponentes:
Pele oleosa, fatores ereditários e terapia
imunossupressora.
O diagnóstico clínico:
Sinal de Besnier - É caracterizado por uma descamação
furfurácea da lesão quando é raspado com a unha.
Sinal de Zileri - É um sinal clínico observado ao ser feito
um leve estiramento com os dedos da região sugestiva de pitiriase, sendo
observado nessa região um discreto esfacelamento da queratina.
Diagnóstico laboratorial:
Exame direto - Observação do material clínico (escama da
pele) corado com KOH: Presença de leveduras em forma de cachos de uva e
fragmentos de hifas.
Cultura - Isolamento do fungo: Meio
Sabouraud acrescido de azeite de oliva.
Assinar:
Postagens (Atom)